このページでは、当院では実際に使用する頻度が高い糖尿病薬を抜粋して、作用、特徴などを紹介します。
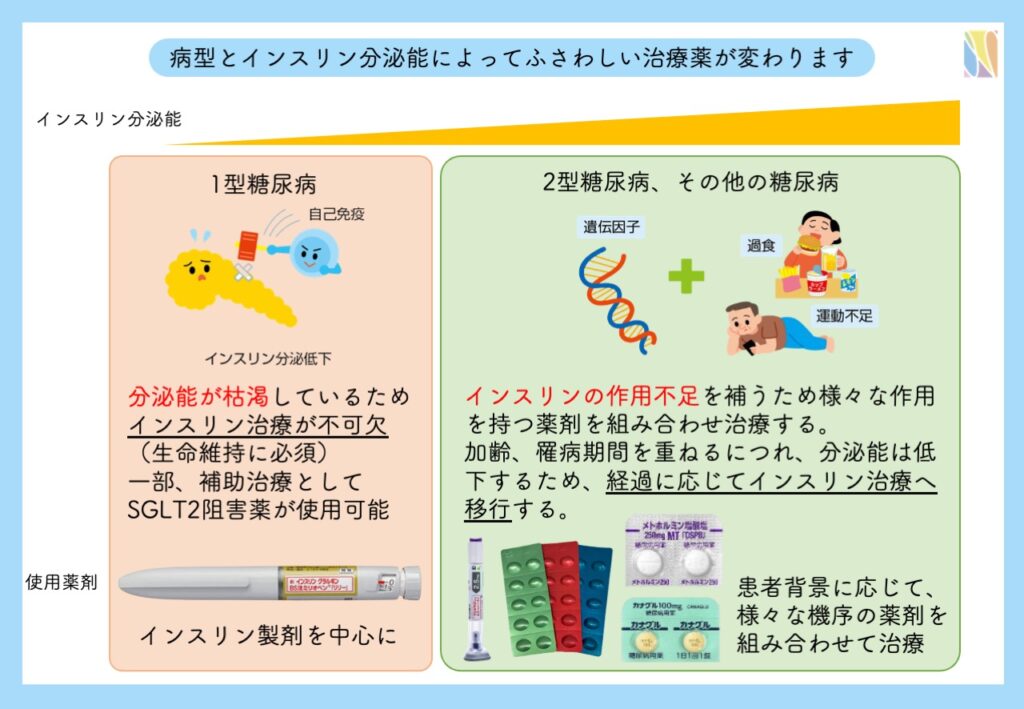
糖尿病の成因や患者背景によって選択すべき治療薬は異なります。インスリン分泌能が枯渇している1型糖尿病ではインスリン治療が必須で、糖尿病患者の多数を占める2型糖尿病患者では経口薬が中心となります。ただし、2型糖尿病の方であっても、著明な高血糖がある場合やインスリン分泌不全に進行している場合は、インスリン治療が優先されます。
薬物治療は、食事・運動療法を行っても血糖コントロールが不十分な方に導入することが基本ですが、食事・運動療法のみで良好な血糖コントロールを得られることは稀です。ですので、多くの方は薬物治療を行うことになります。このページでは糖尿病治療薬を簡単に紹介していきます。
糖尿病治療薬
インスリン製剤と非インスリン製剤に分けられます。
インスリン製剤
本来膵臓から分泌されるインスリンを体外から補充して血糖値を抑える治療法です。皮下注射が必要です。
インスリン注射が必要な患者像は以下のとおりです。
- 1型糖尿病の方(必須)
- インスリン分泌不全がある方
- 血糖降下薬では高血糖を是正できない方
- 著明な高血糖や高血糖症状が出ている方
などが対象です。よくインスリン注射を開始しましょうというと「辞められない」「一生続けなければならない」と言われますがそうとは限りません。1型糖尿病や分泌不全があるかたは、インスリンが不足するためインスリン治療が必要となりますが、著明な高血糖がある方でインスリンで高血糖状態(糖毒性)を解除すれば、経口薬でも十分にコントロール可能になる方がいます。そのような方はむしろ早期にインスリン治療を行って、血糖を正常化してあげることが治療の近道だったりします。
インスリン製剤の役割は大きく分けて2種類
インスリン製剤はその作用時間やピークによって大きく2種類に分けられます。
- 長く効く基礎インスリンの役割を担う持効型インスリン
- 食後高血糖を抑える追加インスリンの役割を担う食事用インスリン
持効型インスリンは1日1回の基礎インスリンの役割を果たすため、空腹時血糖を抑え、1日の全体の血糖値を下げてくれます。治療を急がない場合は、1日1回の持効型インスリンから始めることが当院では多いです。食事用のインスリンは、いただきますの前に打つ(食直前打ち)が基本ですが、製剤によっては「食後」打ちも可能な製剤も出てきました。インスリン注射は製剤の特質を理解した上で、患者さんの自己注射が必要な治療ですので、必ず主治医とともに治療の理解を深めましょう。患者背景によって注射の回数や量(単位)異なり、後述する低血糖リスクを孕んでいますので、必ず主治医の指示に従ってください。
低血糖のリスクがある
インスリンは血糖値を下げる唯一のホルモンであり、インスリン注射は非常に有用な治療法です。しかし、その感受性は人によって様々で、同じ人の中であっても体調や抵抗性によって効きが変わります。したがって、インスリン治療時には、血糖が下がりすぎてしまう「低血糖」のリスクがあります。インスリン使用者は低血糖は常に念頭に置き、対処する必要があります。
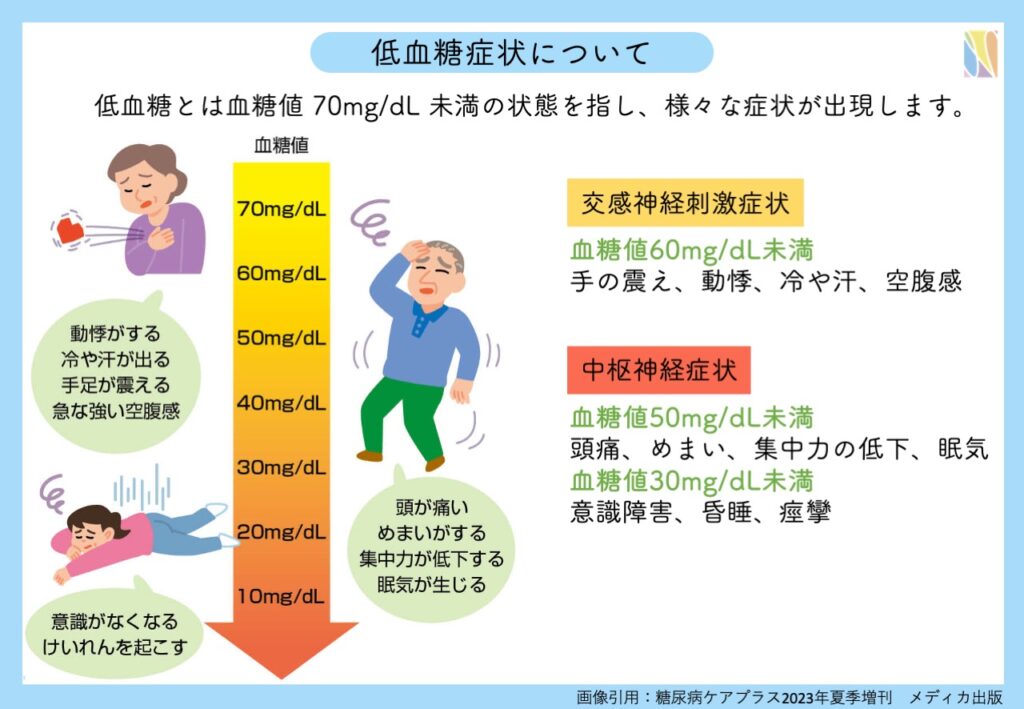
低血糖の症状
低血糖は血糖値 70mg/dL未満の状態を指します。60〜70mg/dLの間では症状が出ない場合もありますが、60mg/dLを下回ると体が命の危機を察してアドレナリンを分泌します。その結果、交感神経刺激症状を生じて手の震え、動悸、冷や汗、空腹感を生じます。アドレナリンには血糖値を上昇させる作用がありますが、それでも血糖値が下がり続けた場合、中枢神経すなわち脳の機能低下を引き起こし、頭痛・めまい・集中力の低下にいたり、さらに血糖値が30mg/dL 未満に至った場合には昏睡・痙攣を生じます。(血糖値はあくまで目安で症状が重要です。)
以上でインスリン製剤の簡単な紹介を終わります。
非インスリン製剤
現代はたくさんの作用機序の薬が登場しており、患者背景によって適した選択肢が無数にあります。
画像引用:「日本糖尿病学会誌第65巻第8号 糖尿病治療のアルゴリズム」
治療薬選択のポイントー低血糖の起こりにくさ、副次的作用
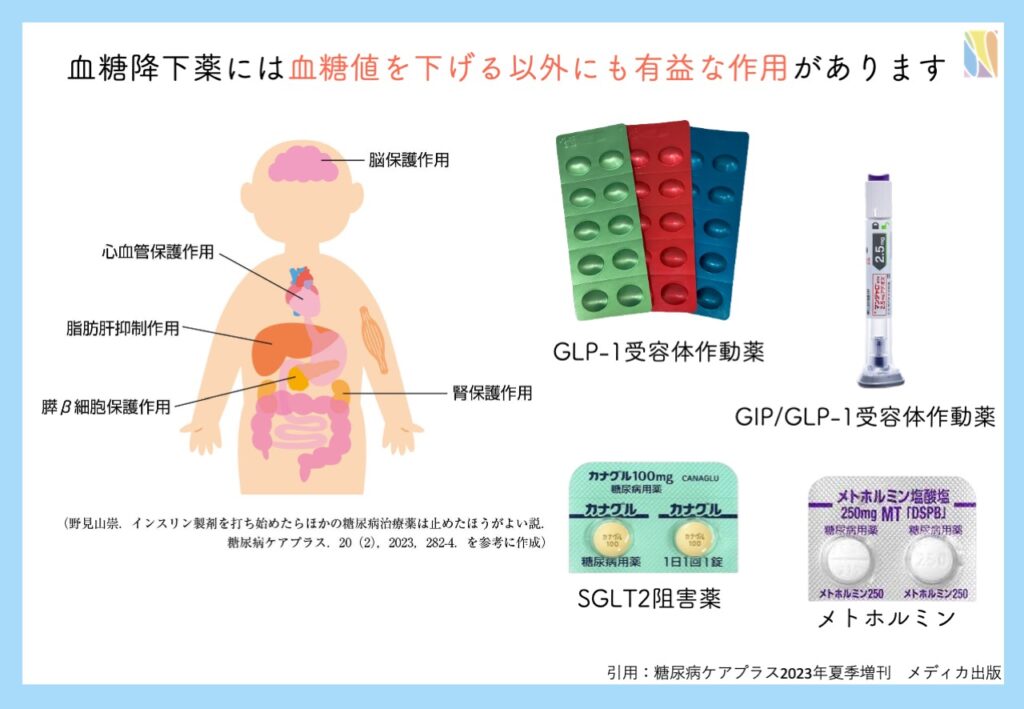
治療薬を選択するにあたって、色々なポイントがあります。まずは低血糖発作を起こしにくさです。近年開発された薬の多くは「単独使用では低血糖のリスクが非常に少ない」薬です。経口薬ではSU薬(スルホニル尿素薬)やグリニド薬が低血糖のリスクがあります。また、血糖値を下げることだけでなく、体重減少作用、心血管・腎臓保護などの体に良い影響を及ぼす薬剤を選択します。
このページでは、当院で処方する機会の多い以下の3剤に絞って紹介します。
- メトホルミン(ビグアナイド薬)
- SGLT2阻害薬
- GLP-1受容体作動薬(またはGIP/GLP-1受容体作動薬)
これらの薬剤は、これらの薬は単独では低血糖を起こしにくく、体重減少作用などの血糖降下作用以外に有益な作用があるためです。
メトホルミン(ビグアナイド薬)
1961年から日本で糖尿病治療薬として活躍する歴史ある薬です。メトホルミンは肝臓での糖新生を抑制し、末梢組織(骨格筋)でのインスリン感受性を改善、消化管からの糖吸収抑制など様々な効果によって血糖降下作用を生じます。体重増加をきたしにくい、低血糖の可能性が極めて低いなどの特徴があります。糖代謝に良い作用を及ぼす以外にも、心血管イベントを抑制する
- GLP-1の分泌促進作用
- 腸内細菌への影響
- がん抑制作用
など、人体に様々な好影響を及ぼしていることが明らかになりつつあります。
注意点
末期腎不全(eGFR < 30)の人には使用できない、造影剤使用時時は前後48時間中止する、下痢の副作用などの注意点があります。脱水、大量飲酒者等には乳酸アシドーシスという重篤な副作用の恐れがあるため、強い倦怠感、吐き気、下痢、筋肉痛などの症状を生じたら使用を中断し、主治医に相談する必要があります。
腎予備能(eGFR)に応じて最大投与量が定めてあり、適正に使用すれば乳酸アシドーシスのような重篤な副作用を生じることは極めて稀であり、アメリカでは2型糖尿病患者の第一選択薬として推奨されています。

福岡市天神で平日・土曜19時まで診療しています。発熱外来、一般内科、アレルギー、メディカルダイエット、糖尿病、高血圧、高脂血症、痛風、風邪、喘息、胃腸炎、花粉症、不眠症など診療可能です。天神駅から徒歩5分。クレジット、QRなど各種支払い方法に対応。簡単アプリ予約でスムーズに受診できます。
SGLT2阻害薬
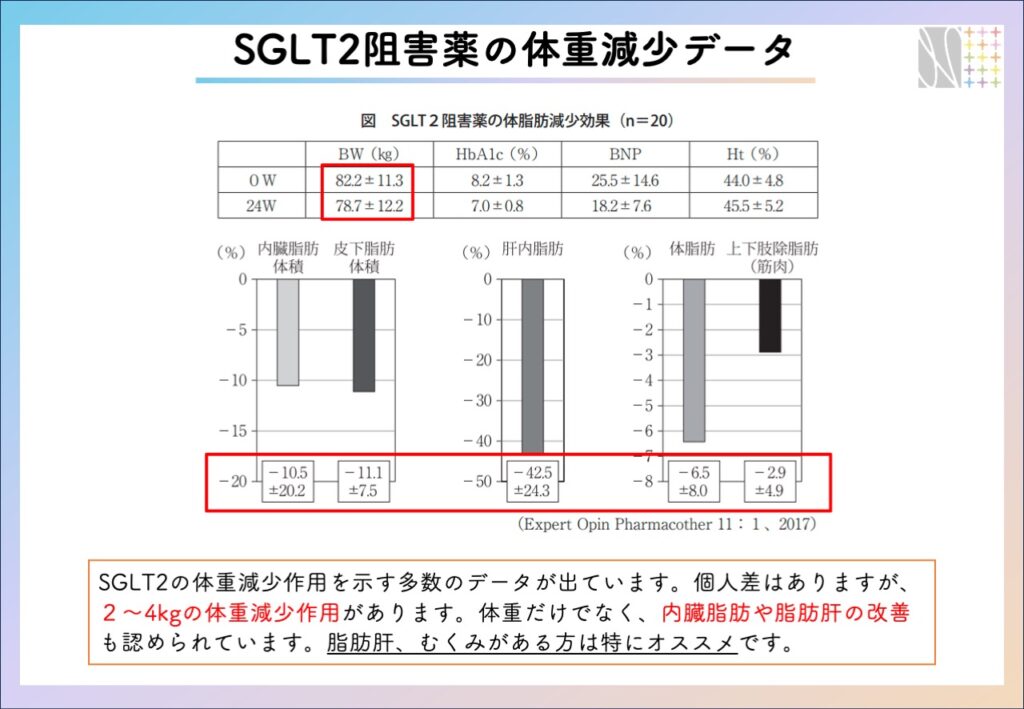
近位尿細管でのブドウ糖の再吸収を抑制することで、尿糖排泄を促進し、血糖降下作用を発揮します。平たく言うと、尿から糖を捨てる薬です。その作用機序から、たとえ血糖値が正常であっても尿糖陽性を示します。この薬の画期的なところは、インスリンの機序とは無関係に血糖値を下げることです。これまでの薬剤は「インスリンの分泌を促進する」もしくは「インスリンの効きを良くする(抵抗性を改善)」薬でした。SGLT2薬は、腎臓での糖の再吸収を阻害するというインスリンとは無関係の機序による血糖降下作用を示すため、1型糖尿病患者にも有用な薬剤です。また糖を多く含んだ尿による浸透圧利尿を生じることで、体内の血漿量を適性化し、降圧作用や腎心血管や腎臓を保護する作用があることも重要なポイントです。
2〜4kg程度の体重減少作用も認められ、体重だけでなく内臓脂肪の減少や脂肪肝の改善効果も認められています。
注意点
腎機能低下患者では効果が減弱し、腎不全・透析患者には使用できません。また尿路感染症・性器感染症(特に女性)の発言に注意を要します。投与開始初期には浸透圧利尿作用により頻尿・多尿を認めることがあります。糖質制限を行うとケトーシスのリスクであるため、治療中は低炭水化物ダイエットをしないようにしましょう。
GLP-1受容体作動薬
膵臓のβ細胞膜上のGLP-1受容体に結合し、血糖依存的にインスリン分泌促進作用を発揮します。”血糖依存的”とは、血糖値が高いときに限って、インスリンを分泌させるという意味で、その作用機序からは低血糖のリスクは極めて低い薬剤になります。GLP-1(Glucagon-like peptide-1)とは、食後に血糖値が上がったときに小腸下部(L細胞)から分泌されるインクレチンと呼ばれるホルモンのひとつです。私たちの身体から分泌されているGLP-1は分泌後に速やかに分解されてしまいますが、GLP-1の分解酵素を阻害して作用が持続するように構造を変化させ創られた薬がGLP-1受容体作動薬です。従来、オゼンピック®(セマグルチド)をはじめとしたGLP-1受容体作動薬は注射製剤しかありませんでしたが、2021年に経口GLP-1受容体作動薬(商品名 リベルサス)が発売され、GLP-1受容体作動薬の治療の敷居が下がりました。
GLP-1受容体作動薬といえば、なんといっても胃内容物排出抑制作用・食欲抑制作用があり、体重減少作用があることが特徴です。無理せず摂取カロリーをセーブすることができ、ダイエットできます。肥満が強い糖尿病患者さんに最適です。また血糖値を下げる作用も強い薬剤ですので、HbA1c 改善効果も十分に期待できます。
注意点
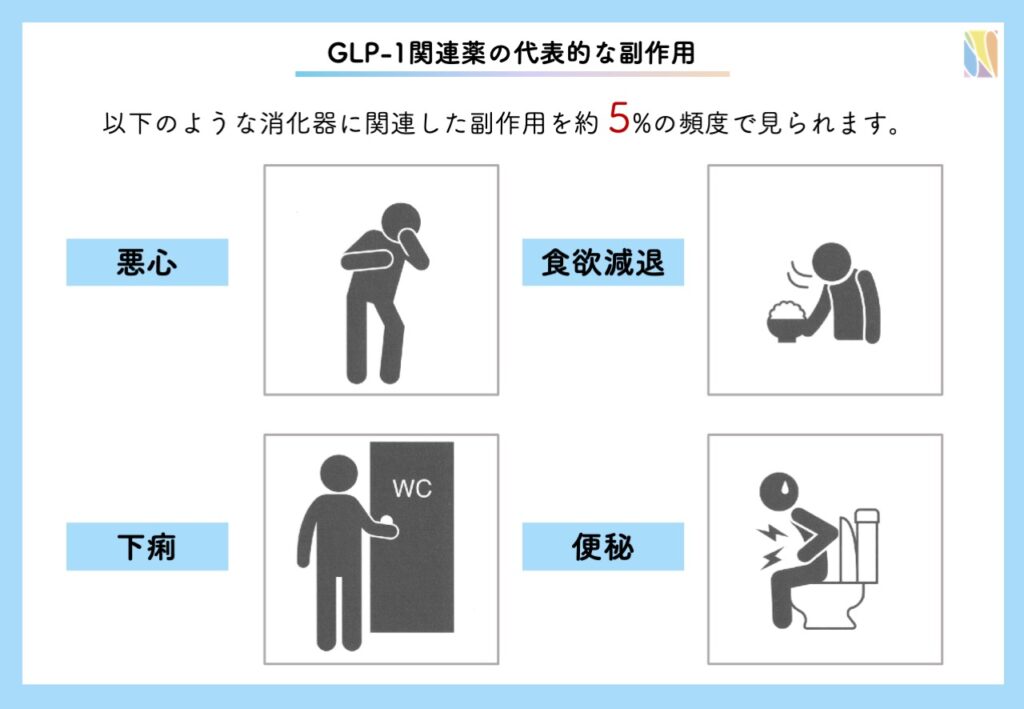
副作用として注意すべきなのは、消化管に作用する機序から、下痢、便秘、吐き気、食欲減退などの胃腸障害が投与初期に認められます。
急性膵炎のリスクが上がるのではないか?と懸念されていますが、糖尿病患者ではそのリスク上昇は認めていません。胆石症・胆嚢炎のリスク上昇が注意喚起されており、既に胆石症を指摘されている人には使用は控えます。
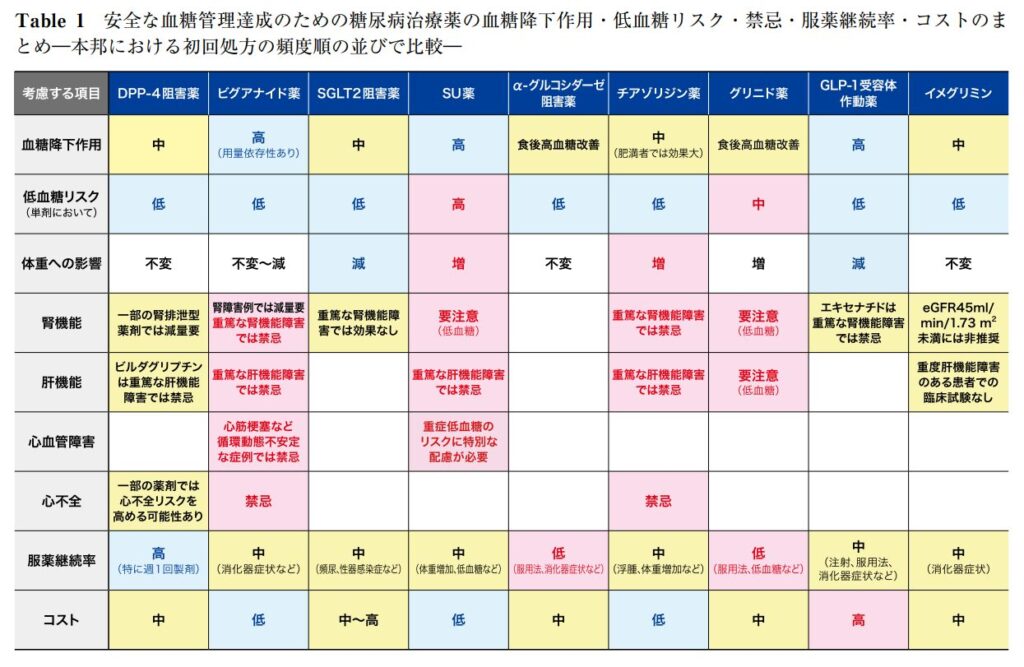
治療薬の比較
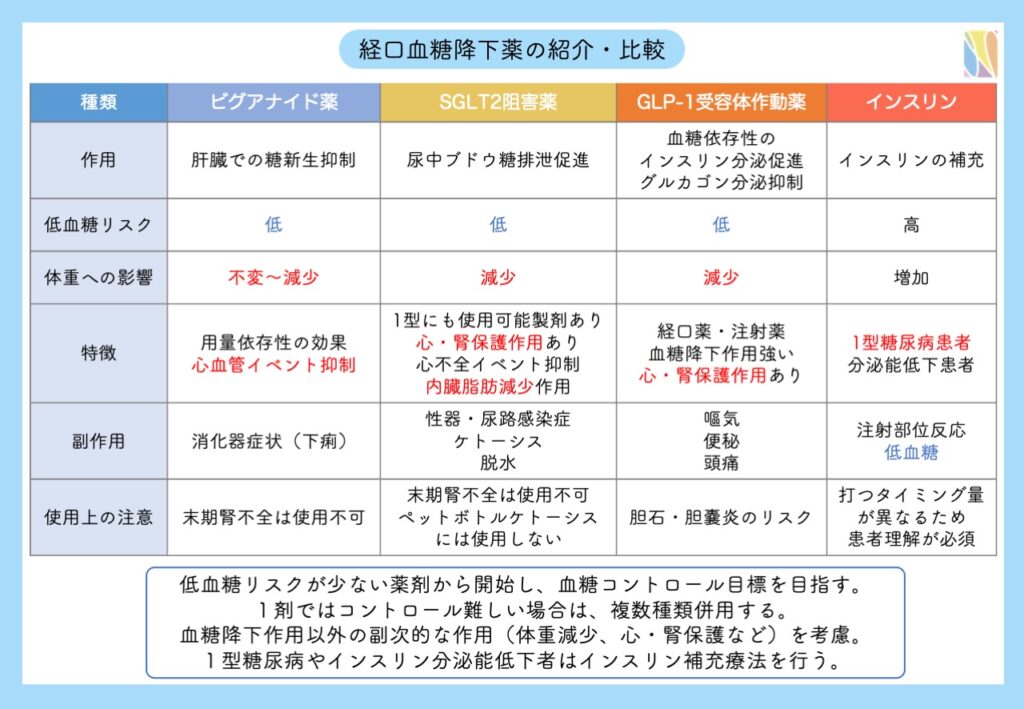
簡単なまとめの表になります。
病態や高血糖の程度に応じて、個別に薬物療法を選択し、血糖コントロール目標(HbA1c 7.0% 未満)を目指します。昔と違って低血糖リスクが少なく、血糖値を下げる以外の良い作用を持つ薬がたくさん登場しておりますので、お気軽にご相談ください。
下記リンクからアプリをダウンロードし、診療メニュー > 内科外来よりご予約ください